「骨がない」と言われた方へ|GBR・サイナスリフト・ショートインプラントで可能になるインプラント治療
投稿日:2025年11月6日
カテゴリ:インプラント

この記事は国際口腔インプラント学会 認定医である院長・生野智也が執筆しています。
「骨が足りないと言われて、インプラントを諦めていませんか?」
歯を失って時間が経つと、歯ぐきの中の骨(顎の骨)は徐々に吸収され、インプラントを支える土台が不足してしまいます。特に上顎の奥歯は「上顎洞(サイナス)」が近く、骨の高さが足りないケースも多く見られます。そのため「あなたは骨が少ないのでインプラントは難しい」と診断され、不安を抱える方が少なくありません。
しかし近年では、GBR(骨誘導再生法) や サイナスリフト・ソケットリフト などの骨造成技術が進歩し、「骨がない」と言われた方でもインプラント治療が可能になるケースが増えています。
西宮北口歯医者スター歯科では、CTによる精密診断とインプラント専門医チームによる骨造成治療を行い、難症例にも安全に対応。静脈内鎮静法(リラックス睡眠麻酔)の導入により、痛みや不安を最小限に抑えた治療が可能です。
「もう一度しっかり噛めるようになりたい」——その思いに、科学的根拠と誠実な治療でお応えします。
なぜ「骨がない」とインプラントが難しいのか
インプラント治療は、チタン製の人工歯根を顎の骨に埋め込み、しっかりと固定することで噛む力を再現します。つまり、骨の厚みと高さが十分にあることが、インプラントの成功に不可欠です。
しかし、歯を失ったまま放置すると、歯ぐきを支えていた骨は「使われない部分」と判断され、少しずつ吸収して薄くなっていきます。特に上顎の奥歯は「上顎洞(サイナス)」という空洞が近く、骨の高さがもともと低い傾向にあります。そのため、抜歯から年月が経過したり、歯周病が進行したりすると、インプラントを埋め込むための骨の支え(骨量)が不足してしまうのです。
骨が十分でない状態で無理にインプラントを行うと、初期固定が得られず脱落リスクが高まります。そこで重要になるのが、CT撮影による三次元的な骨診断と、必要に応じた骨造成(GBR・サイナスリフトなど)による骨再生の準備です。
骨の厚みと高さが足りないとどうなる?
インプラントは、チタン製の人工歯根を骨の中にしっかり固定することで安定します。ところが、骨の厚み(幅)が2〜3mm以下、高さが5mm未満など、十分な骨量がない状態では、インプラントが固定できずぐらつきや脱落のリスクが高まります。
また、上顎では「上顎洞(サイナス)」という空洞がすぐ上に位置しており、骨が薄いまま埋入すると、上顎洞を突き抜けてしまう危険もあります。下顎でも神経の位置に近すぎると、しびれや痛みが残るリスクがあるため、慎重な設計が欠かせません。
こうしたリスクを避けるため、西宮北口歯医者スター歯科ではCTによる三次元診断で骨の厚み・高さ・密度を正確に把握し、必要に応じて骨造成(GBRやリフト術)を組み合わせることで、安全で確実なインプラント治療を実現しています。
骨が減る主な原因
歯を支えている顎の骨(歯槽骨)は、刺激がなくなると自然に吸収されるという特徴を持っています。たとえば歯を抜いたあと、咬む力が加わらなくなると、その部分の骨は少しずつ痩せていきます。これが「抜歯後の骨吸収」です。
さらに、歯周病によって歯ぐきの炎症が進行すると、歯を支える骨そのものが破壊され、骨量が減少してしまいます。また、外傷や強い咬合力によるダメージ、加齢による代謝低下、そして長期間歯を失ったまま放置することも、骨が減る主な要因です。
特に奥歯を失ったまま放置すると、咬み合わせが崩れ、他の歯や骨にも悪影響が及ぶことがあります。西宮北口歯医者スター歯科ではこうした背景を正確に診断し、必要に応じて骨造成や再生療法を計画的に行います。
当院の診断体制
西宮北口歯医者スター歯科では、CTとマイクロスコープを活用した精密診断を徹底しています。顎の骨の厚みや高さ、密度、神経や上顎洞の位置まで三次元的に把握し、どの位置にどの角度でインプラントを埋入できるかを正確に設計します。これにより、骨造成が必要な範囲や方法を事前に判断でき、無理のない安全な治療計画を立案できます。
さらに、当院ではインプラント専門医・歯科技工士・麻酔認定医が連携するチーム医療体制を整えています。それぞれの専門分野の知見を活かし、診断から設計、手術、補綴までを一貫管理。必要に応じて静脈内鎮静法を併用し、患者さまの不安を軽減します。
「CTで見える」「拡大して確認できる」――見えない部分を“見える化”することで、より確実で安心なインプラント治療を実現しています。
骨造成とは? ― 骨を再生してインプラントを支える技術
インプラント治療において「骨が足りない」と診断された場合に行うのが、骨造成(こつぞうせい)と呼ばれる再生治療です。これは、骨が不足している部位に人工骨や自家骨を補填し、時間をかけて新しい骨の再生を促すことで、インプラントをしっかり支えられる環境をつくる方法です。
骨造成の目的は「インプラントを無理なく安全に埋め込むこと」。従来は自分の骨を削って移植することもありましたが、現在では安全性の高い人工骨や再生膜(メンブレン)を使用し、より低侵襲で自然な骨再生が可能になっています。
西宮北口歯医者スター歯科では、CTによる精密診断とマイクロスコープによる視野拡大下の処置を行い、感染リスクを最小限に抑えながら、審美性と機能性を両立する骨造成を実施しています。次の項では、骨造成が必要となる具体的なケースと種類についてご紹介します。
骨造成が必要なケース
インプラント治療に必要な「骨の高さ」 ― 神経や上顎洞との距離
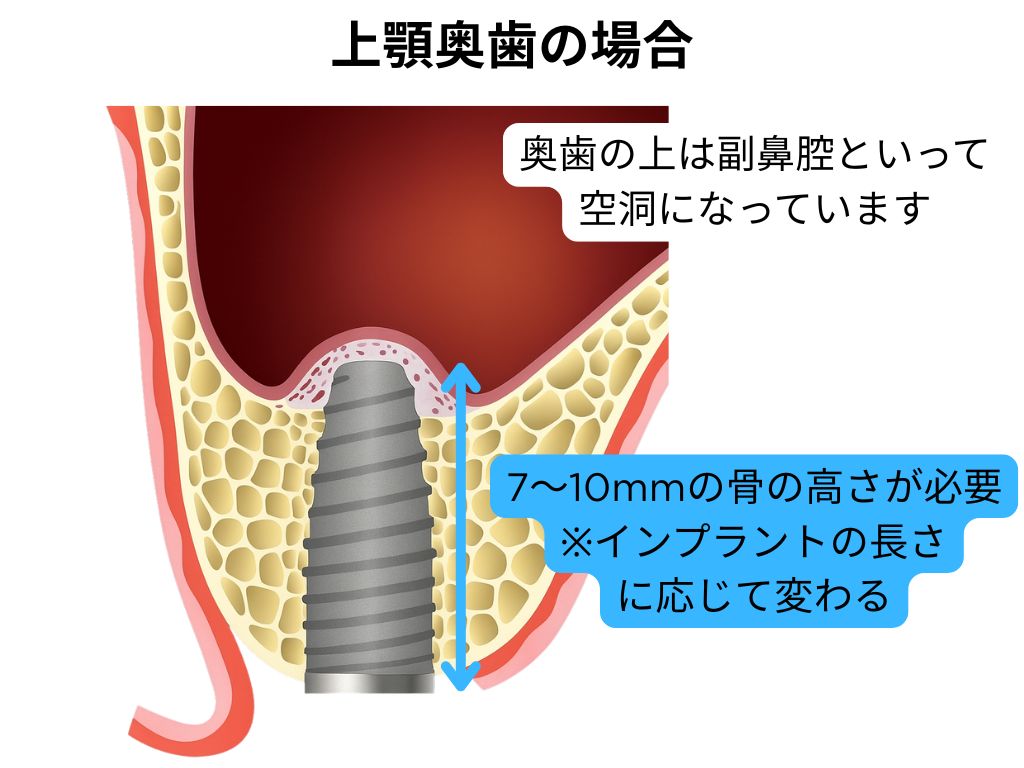
インプラントを安定させるためには、まず十分な骨の高さ(垂直的骨量)が必要です。
下顎では「下歯槽神経」、上顎では「上顎洞(サイナス)」といった重要な解剖構造が近接しているため、
骨の高さが足りない状態でインプラントを埋入すると、神経損傷や洞穿孔などのリスクが生じます。
西宮北口歯医者スター歯科では、CTによる三次元診断で安全域を精密に測定し、
必要に応じてサイナスリフトやソケットリフト、GBR(骨誘導再生法)などで骨の高さを補います。
特に上顎臼歯部では、Densah Bur(デンサーバー)やCASキットを使用した低侵襲な上顎洞挙上術を採用し、
上顎洞粘膜を傷つけずに骨を優しく押し上げることで、安全かつ確実にインプラントの初期固定を得ることができます。
📚 参考文献:
Pjetursson BE, et al. “Sinus floor elevation with simultaneous implant placement.” Clin Oral Implants Res. 2014; 25(12): 1386–1394.
Huwais S, Mazor Z. “Osteo-densification with Densah burs for sinus floor elevation.” Int J Oral Maxillofac Implants. 2015; 30(1): 27–35.
インプラント治療に必要な「骨の幅」 ― 周囲2mmの骨が必要
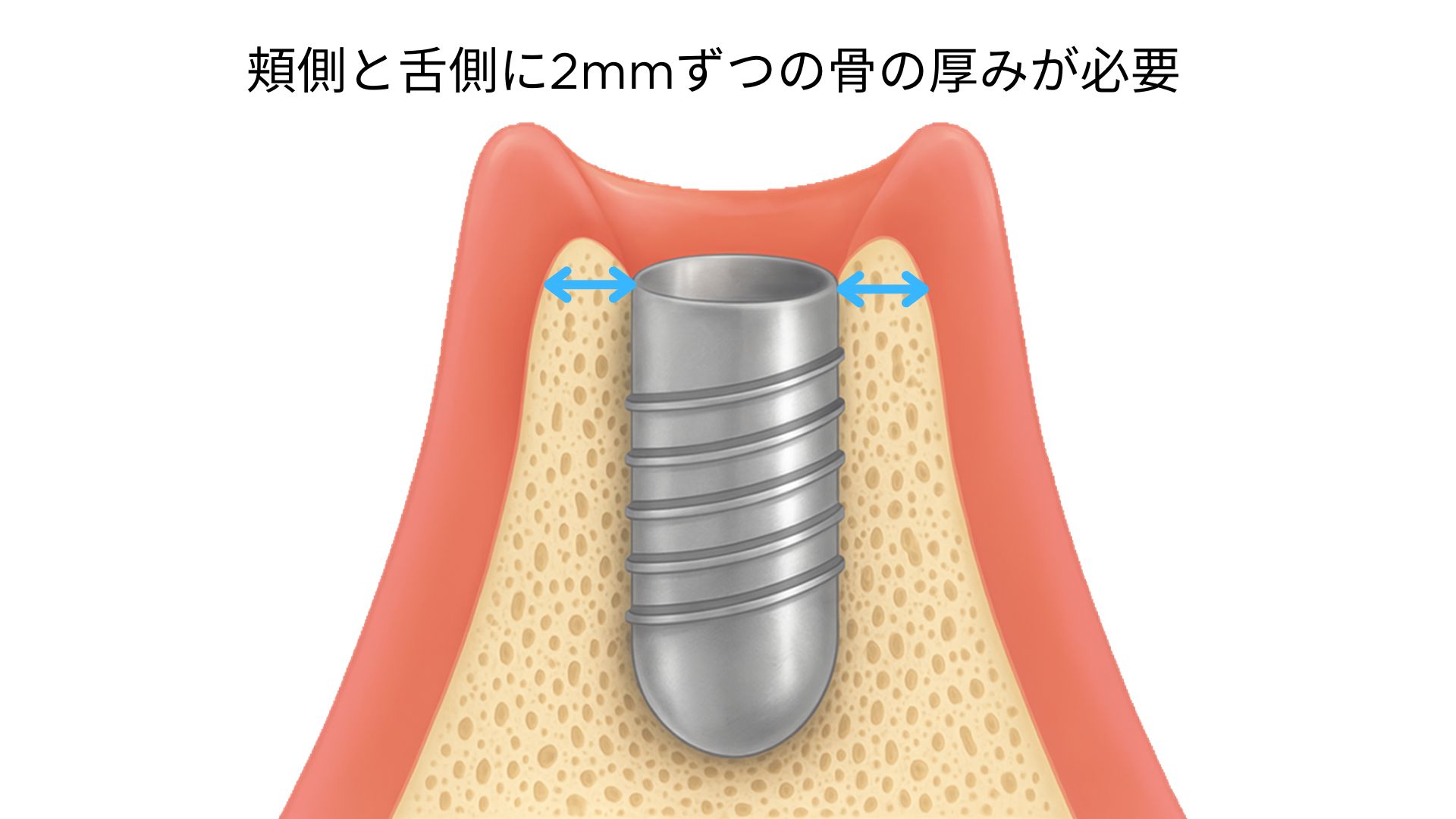
骨の高さと同じくらい重要なのが、骨の幅(頬舌的骨量)です。
たとえインプラントを埋め込む高さが十分でも、頬側や舌側の骨が薄いと、
マージナルボーンロス(辺縁骨吸収)が進行し、長期的にインプラントが緩む・歯ぐきが下がるといった問題が起きやすくなります。
近年の文献では、インプラント周囲には頬側・舌側それぞれ2mmずつ、計4mm以上の骨幅が必要であると明確に示されています。
これは、インプラント周囲骨が薄いと起こる「ソーサライゼーション(saucerization)」と呼ばれる生理的な骨吸収を防ぐための“生物学的デザイン基準”です。
西宮北口歯医者スター歯科では、この2mmルールを治療計画の基本に据えています。
CT画像で骨幅を精密に計測し、不足がある場合はGBR(骨誘導再生法)やソーセージテクニックを用いて再建。
必要に応じて、非吸収性メンブレン(ハニカムメンブレン・ネオジェン・チタンメッシュ)を使用し、
骨補填材(Bio-Oss、自家骨など)を安定的に保持します。
このように頬舌的にしっかりと骨を包み込むことで、
ソーサライゼーションを最小限に抑え、ゼロボーンロスに近い長期安定を実現しています。
📚 参考文献:
Spray JR, et al. “The influence of bone thickness on crestal bone loss around dental implants.” Int J Oral Maxillofac Implants. 2000; 15(4): 521–530.
Linkevičius T, et al. “The influence of soft tissue and bone thickness on crestal bone stability.” Clin Oral Implants Res. 2009; 20(7): 716–721.
Buser D, et al. “Long-term peri-implant bone stability: biological and prosthetic factors.” Clin Implant Dent Relat Res. 2019; 21(6): 1112–1120.
骨造成の種類と治療期間
骨造成にはいくつかの方法があり、骨の不足している部位や量によって最適な術式を選択します。
まず、GBR(骨誘導再生法)は、人工骨や自家骨を補填した上に「再生膜(メンブレン)」を設置し、骨の再生を誘導する方法です。主に前歯や下顎部など、骨の幅が不足しているケースに用いられます。治癒期間はおおよそ4〜6か月が目安です。
次に、ソケットリフトは、上顎奥歯の骨高さが6mm以上残っている場合に行う方法で、インプラント埋入と同時に骨補填を行うことができます。低侵襲かつ短期間(3〜4か月程度)で治療を完了できるのが特徴です。
一方、サイナスリフトは、骨の高さがほとんどない(5mm未満)場合に、上顎洞の底を持ち上げて人工骨を補填する方法です。骨量を大きく増やせる一方で、治癒期間は6〜9か月ほど必要になります。
西宮北口歯医者スター歯科ではCTで骨の状態を詳細に診断し、これらの方法を安全かつ的確に使い分けています。
西宮北口歯医者スター歯科のこだわり
西宮北口歯医者スター歯科では、「自分の家族に受けさせたい治療を」という理念のもと、低侵襲で精密な骨造成治療にこだわっています。
CTによる三次元診断で骨の厚みや神経の位置を正確に把握し、マイクロスコープ下で細部まで確認しながら骨補填材を丁寧に充填。わずかなズレも防ぐことで、感染や治療後のトラブルを最小限に抑えます。
また、手術時の痛みや不安を和らげるために、歯科麻酔認定医による静脈内鎮静法(リラックス睡眠麻酔)にも対応。ウトウトと眠っている間に処置が終わるため、外科処置が苦手な方も安心して受けられます。
さらに、当院では滅菌システムの徹底にも力を入れており、無菌オペ室やディスポーザブル器具を使用することで、感染リスクを限りなく低減。精密性と安全性の両立を追求しています。
「痛みを抑え、正確に、美しく」――それが西宮北口歯医者スター歯科の骨造成治療の基本姿勢です。
骨造成の代表的手術法
一口に「骨造成」といっても、その方法は骨が不足している場所や量、上顎洞との位置関係によって異なります。骨が薄いのか、高さが足りないのか、あるいは両方かによって、選択する術式は変わります。
代表的な骨造成法には、GBR(骨誘導再生法)、ソケットリフト、そしてサイナスリフトの3種類があります。GBRは骨の幅を補う方法、ソケットリフトやサイナスリフトは上顎の骨高さを再生する方法として使い分けられます。
西宮北口歯医者スター歯科では、これらの各術式をインプラント専門医が担当。CTによる立体的な骨診断とマイクロスコープによる精密操作を組み合わせ、骨造成の精度と安全性を高いレベルで実現しています。
次では、それぞれの手術法について、適応や特徴を詳しくご紹介します。
GBR(骨誘導再生法)
GBR(Guided Bone Regeneration/骨誘導再生法)とは、骨が不足している部分に人工骨や自家骨を補い、その上を特殊な再生膜(メンブレン)で覆って骨の再生を誘導する治療法です。メンブレンが軟組織(歯ぐき)の侵入を防ぐことで、内部でゆっくりと新しい骨が形成されていきます。
主に骨の幅が足りないケースに適しており、特に前歯部では審美性の高い自然な歯ぐきラインを再現するために重要な手技です。骨の再生期間は4〜6か月程度で、十分な骨ができてからインプラントを埋入します。
西宮北口歯医者スター歯科では、CTによる事前シミュレーションで再生範囲を正確に把握し、マイクロスコープ下での精密オペを実施。感染防止のために滅菌環境を徹底し、痛みや腫れを最小限に抑えながら、安全で確実な骨再生を目指しています。
マイナーGBR ― 長期予後を見据えた「少しの骨を足す」治療
インプラント治療の成功は、初期固定の確保と長期的な骨の安定にかかっています。
西宮北口歯医者スター歯科では、大きな骨造成だけでなく、マイナーGBR(小規模骨造成)を積極的に行っています。
マイナーGBRとは、インプラント埋入と同時にわずかに不足している骨を補う処置です。骨の厚みがわずかに足りない部位や、埋入後に露出したインプラントスレッド周囲にBio-Ossや自家骨を少量添加し、Bio-Gide膜で覆うことで、理想的な骨幅と骨密度を確保します。
一見わずかな補填に見えても、この“少しの骨を足す”という配慮が、インプラント周囲骨の吸収を防ぎ、10年・20年先までの安定性につながります。
また、マイナーGBRは術後の腫れや痛みが少なく、患者さまの身体的負担を抑えながら長期予後を守るという点でも非常に重要です。
当院では、インプラント埋入前後の骨量をCTで正確に測定し、必要最小限の骨造成を的確なタイミングで実施。
大がかりな再生手術を避けつつ、骨とインプラントの調和を最適化しています。
📚 参考文献:Buser D, et al. “Long-term stability of contour augmentation with simultaneous implant placement.” Clin Oral Implants Res. 2013; 24(1): 1–7.
ソーセージテクニックによる水平的骨造成
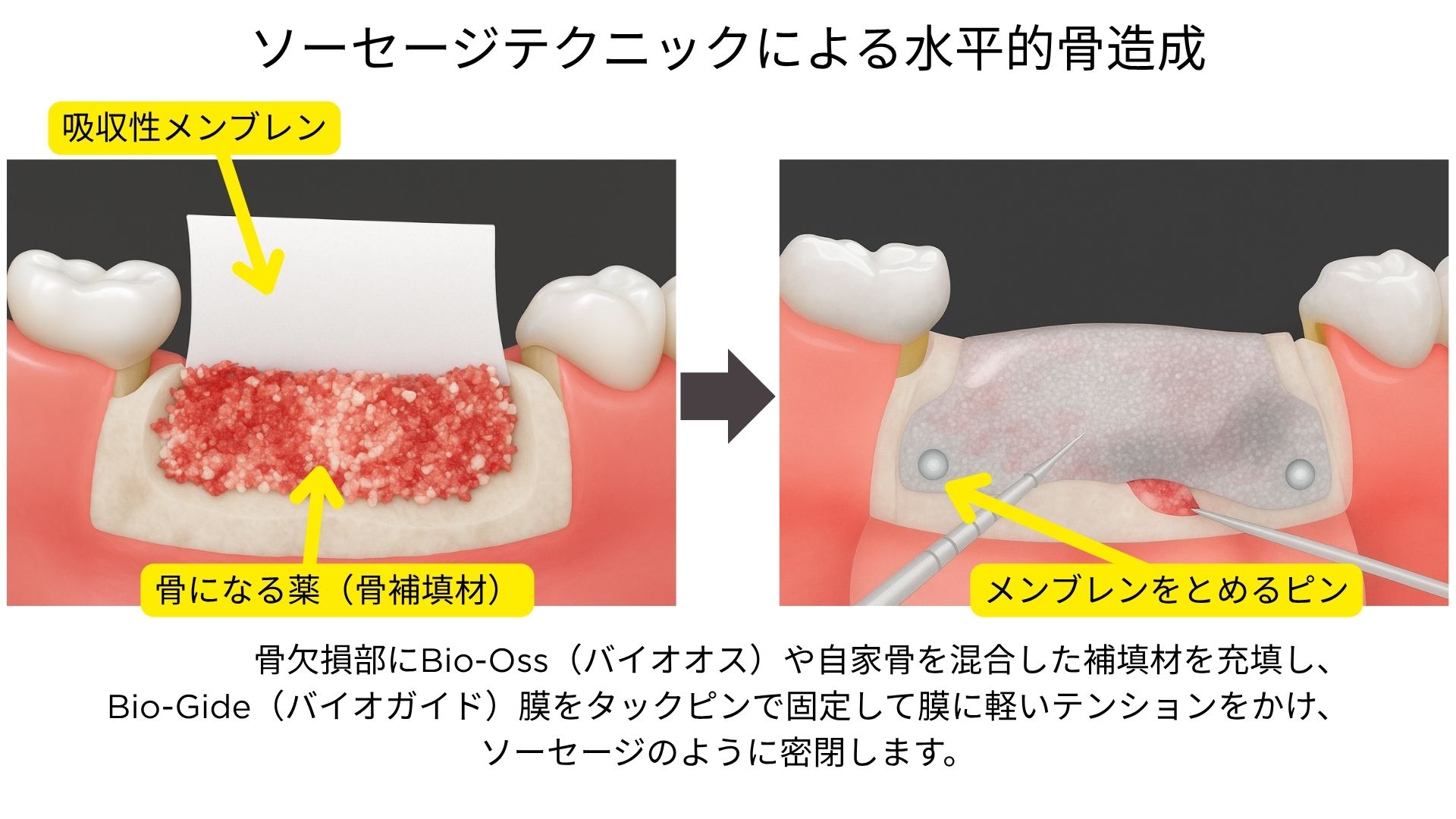 ソーセージテクニック(Sausage Technique)は、主に水平的な骨造成(骨幅の再生)を目的とした手術法です。
ソーセージテクニック(Sausage Technique)は、主に水平的な骨造成(骨幅の再生)を目的とした手術法です。
骨欠損部にBio-Oss(バイオオス)や自家骨を混合した補填材を充填し、Bio-Gide(バイオガイド)膜をタックピンで固定して膜に軽いテンションをかけ、ソーセージのように密閉します。
膜がしっかり骨面に密着することで、骨補填材が安定し、血流が保持されるため、均一で密度の高い新生骨形成が促されます。
この方法は創面の安定性と感染抵抗性に優れ、骨の幅が薄い部位の再建に最適です。
西宮北口歯医者スター歯科ではマイクロスコープ下で骨膜の展開と膜固定を行い、再生スペースの形態維持と審美的な歯ぐきラインの再現を両立。非吸収性膜を必要としない症例では、吸収性膜によるソーセージテクニックを選択し、患者さまの負担を軽減しています。
📚 参考文献:Urban IA et al. Int J Oral Maxillofac Implants 2011; 26(3): 665–676.
非吸収性メンブレンによる垂直的骨造成
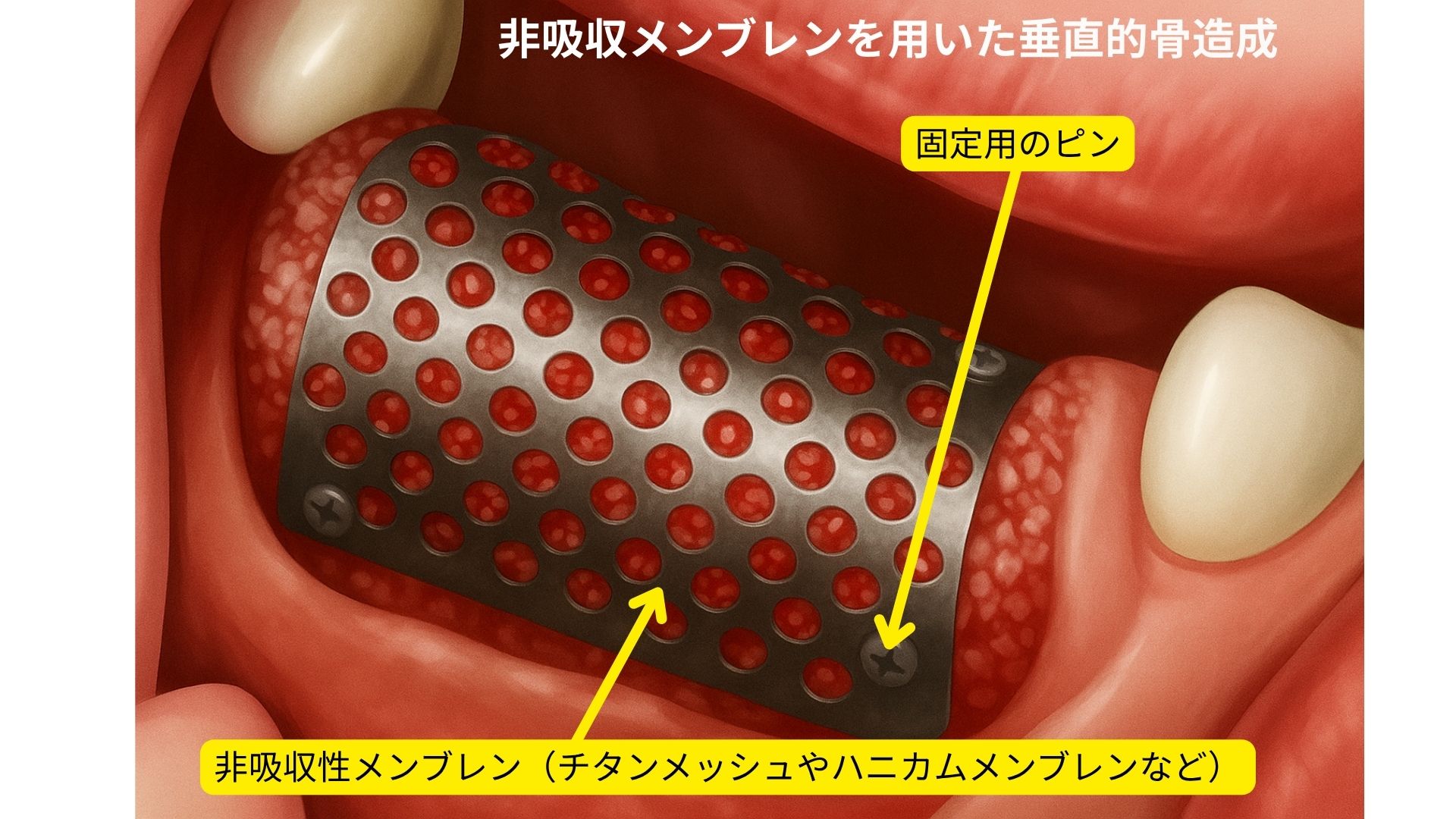
垂直的な骨造成(骨の高さを再生する治療)では、非吸収性メンブレンによるスペースメイキングが重要です。西宮北口歯医者スター歯科では、症例に応じてチタンメッシュ、ネオジェン(Neogen PTFE 膜)、ハニカムメンブレン(Honeycomb Membrane)といった複数の非吸収性膜を使い分けています。
これらの膜は、骨補填材をしっかり保持しながら軟組織の侵入を防ぎ、新しい骨が形成されるための空間を長期間安定的に維持します。
チタンメッシュは形態保持力に優れ、広範囲・垂直的な骨造成に適しています。ハニカムメンブレンは柔軟で粘膜適合性が高く、術後の違和感が少ないのが特徴です。ネオジェン膜は感染抵抗性と遮断性が高く、上顎など繊細な部位にも適用できます。
これらを適切に選択することで、再生スペースを確実に確保し、骨高さの安定した回復を実現します。
非吸収性膜は除去手術を伴いますが、その分、確実な骨形成が得られるため、難症例で特に有効です。
📚 参考文献:Ronda M, Stacchi C. Clin Oral Implants Res. 2015; 26(3): 316–324. / Urban IA et al. Clin Implant Dent Relat Res. 2019; 21(2): 229–236
ソケットプリザベーション による骨と歯肉の保存
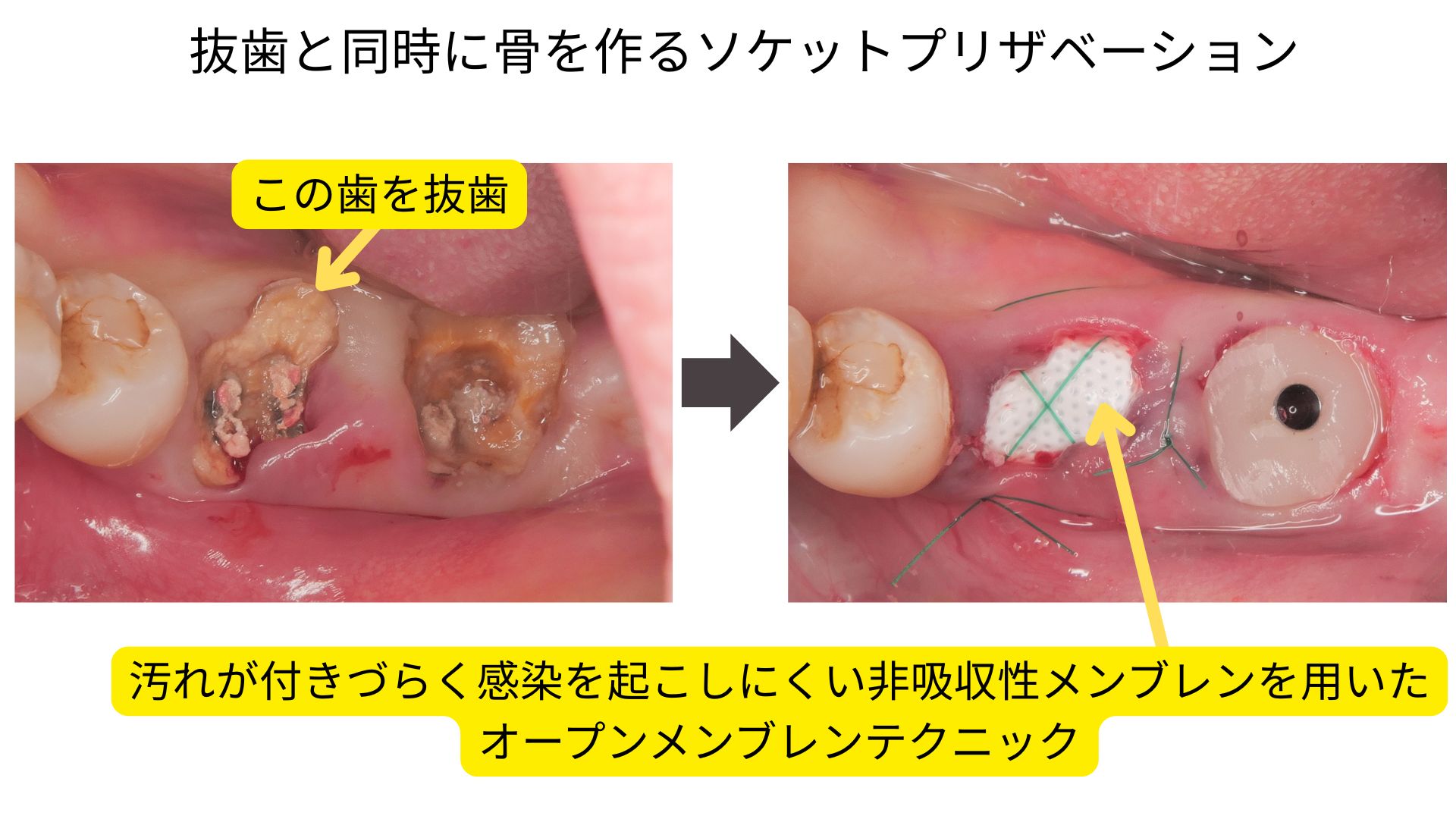

歯を失った直後、骨や歯ぐきをどれだけ保てるかは、その後のインプラント治療の成否を左右します。
抜歯後にそのまま放置すると、骨の高さや幅が大きく減少し、将来的にインプラントが難しくなることがあります。
西宮北口歯医者スター歯科では、抜歯後すぐにソケットプリザベーション(抜歯窩保存術)を行い、骨と歯肉の両方を守ります。
当院では、骨補填材としてリフィット(Refit)を中心に使用。リフィットは高い生体親和性と適度な吸収速度を持ち、
抜歯窩内で安定した骨形成を促します。さらに、骨表面にはサイトプラスト(SitePlast)などの非吸収性メンブレンを使用し、
オープンメンブレンテクニック(Open Membrane Technique)で創面を管理します。
この方法は、創部を完全に閉鎖せず、オープンな状態で治癒を進めるのが特徴です。
閉鎖縫合を行わないことで、歯槽骨頂部の吸収を抑制し、歯肉(付着歯肉)を温存できるという利点があります。
近年の文献でも、オープンメンブレン法は歯槽骨吸収を有意に抑制し、治療成績が高いと報告されています。
これにより、後のインプラント埋入時にも十分な骨量と自然な歯ぐきラインが維持されます。
また、抜歯窩の形態や深さに応じて、コラプラグ(CollaPlug)などのコラーゲン材を併用し、軟組織の早期治癒を促すケースもあります。
必要に応じて、リフィットと自家骨を混合し、再生速度と骨密度のバランスを最適化しています。
こうした最新の骨保存技術を組み合わせることで、西宮北口歯医者スター歯科では抜歯直後から将来を見据えた骨再生設計を行い、
「抜いたらすぐ失われる」ではなく、「抜いても守れる骨と歯ぐき」を実現しています。
📚 参考文献:
Ronda M, Stacchi C. “Open membrane technique for alveolar ridge preservation using non-resorbable membranes.” Clin Oral Implants Res. 2011; 22(4): 465–470.
Bartee BK. “Extraction site reconstruction for alveolar ridge preservation. Part 1: rationale and materials selection.” J Oral Implantol. 2001; 27(4): 187–193.
Urban IA et al. “Ridge preservation using open healing approach with dense PTFE membranes: a clinical and histologic study.” Int J Periodontics Restorative Dent. 2014; 34(5): 601–609.
ソケットリフト
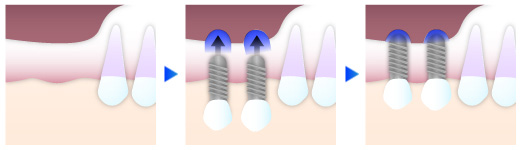
ソケットリフトは、上顎奥歯の骨の高さが6mm以上残っている場合に行う、低侵襲な骨造成法です。インプラントを埋め込む穴(ソケット)から、特殊な器具で上顎洞(サイナス)の底を少しだけ押し上げ、そのスペースに人工骨を補填します。
この方法では、インプラント埋入と骨造成を同時に行えるため、治療期間を短縮できるのが大きな特徴です。手術後の腫れや痛みも少なく、患者さまの身体的負担を抑えながら、十分な骨量を確保できます。
西宮北口歯医者スター歯科では、CTで上顎洞の形態や骨の厚みを事前に正確に把握し、必要最小限のリフト量を計算。マイクロスコープによる視野拡大下で繊細な操作を行うことで、より安全で確実な処置を実現しています。短期間での治療完了を目指す方にも適した方法です。
Densah Burを活用した低侵襲なソケットリフト

西宮北口歯医者スター歯科では、ソケットリフトの際にDensah Bur(デンサーバー)を積極的に使用しています。
Densah Burは逆回転モードで骨を削りながら圧縮(オステオデンシフィケーション)するため、骨を削り取らず、密度を高めて押し広げることができます。
これにより、上顎洞底を安全に持ち上げながら膜の破損リスクを大幅に軽減し、同時に初期固定を高めることが可能です。
また、症例に応じてCASキットを併用し、上顎洞膜を視覚的かつ物理的に安全にリフトアップ。
デンサーバーで形成された圧縮骨壁が天然の支持構造となるため、インプラントを同時埋入しても高い安定性が得られます。
従来のオステオトームなどの方式に比べて、術後の腫れや疼痛が少なく、治癒期間も短縮される点が大きな利点です。
当院では、こうした低侵襲かつ高精度なソケットリフトを行うことで、骨高さが限られた症例でも安全にインプラント治療を実現しています。
Densah Burを用いて低侵襲にインプラント埋入を行った症例
サイナスリフト(上顎洞底挙上術)
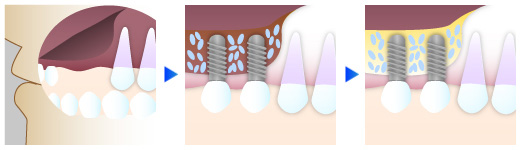
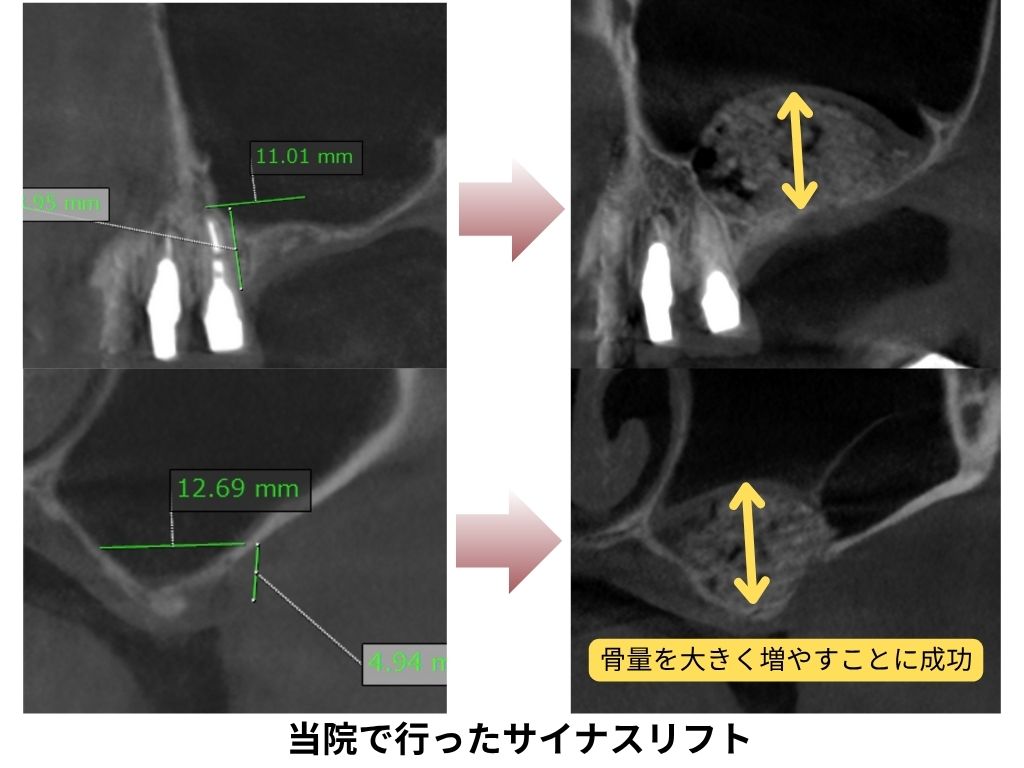
サイナスリフト(上顎洞底挙上術)は、上顎の奥歯の骨の高さが5mm未満しか残っていない場合に行う骨造成法です。歯ぐきの側面からアプローチして上顎洞の底を丁寧に持ち上げ、その空間に人工骨を補填して骨量を再生します。大きく骨を増やせるため、極端に骨が薄いケースや他院で「インプラントは難しい」と言われた方にも有効な方法です。
治癒期間はおよそ6〜9か月と長めですが、確実に骨を形成できるのが特徴。西宮北口歯医者スター歯科では、CTによる立体的診断で上顎洞の位置や形態を正確に把握し、インプラント専門医がマイクロスコープ下で慎重に操作を行います。
また、歯科麻酔認定医管理の静脈内鎮静法(リラックス睡眠麻酔)を併用することで、処置中の不安や痛みを軽減。滅菌環境を整えた無菌オペ室で行うため、感染リスクも最小限に抑えられます。確実性と安全性を両立した、安心の骨造成法です。
骨造成を最小限にする― ショートインプラントの活用

骨の高さが不足している場合、必ずしも大きなサイナスリフトや広範囲の骨造成を行う必要はありません。近年では、ショートインプラント(短いインプラント)を活用することで、手術侵襲を最小限に抑えながら高い初期固定を確保する方法も一般的になっています。
当院では、例えば ストローマン BLX や オステム インプラントといった最新システムを採用し、長さが短くても太さを確保する設計によって、インプラントの固定力を高めています。また、文献的にも「インプラント長が短くても、適切な骨幅と埋入角度が保たれていれば長期的な成功率に差がない」という報告が増えています。
加えて、理想的にはインプラントの周囲に2 mm以上の骨幅があったほうが良いとの考えも提示されており、当院でもこの基準を重視しています。
必要以上に侵襲の大きな処置を避け、患者さまの身体的負担を減らしながら長期安定を実現する――これが当院のインプラント治療方針です。
📚 主な文献出典
-
Zucchelli G 等 “A systematic review and meta-analysis on the effect of implant length on survival of rough-surface implants” …では、短インプラント(≤8 mm)と従来長インプラント(>10 mm)で生存率に有意な差がないと報告されています。 PubMed
-
“Short Dental Implants (≤6 mm) Versus Standard Dental Implants (10 mm) … 2-Year Results from a Prospective Cohort Comparative Trial” (Svezia & Casotto) では、6 mm長インプラント群の2年成績が、10 mm群と同程度(98.3% vs 100%)と報告されています。 PMC
-
Guida L 等 “Short versus Longer Implants in Sites without the Need for Bone Augmentation: … 2022” (Materials) では、骨造成を行わない部位においても、短インプラント(≤6 mm)と長インプラント(≥8.5 mm)で有意な差を認めないとの報告があります。 MDPI
-
“Short versus standard implants at sinus augmented sites” (Systematic review and meta-analysis) より、上顎洞挙上を伴う治療では、短インプラント(≤6 mm)が標準インプラント(≥8 mm)と比較して周囲骨レベル維持において優位であったという結果も示されています。 SpringerLink
術式選択のポイント
骨造成の方法は、「骨の高さ」「骨の幅」「上顎洞との距離」によって最適な術式が変わります。たとえば、骨の幅が不足している場合はGBR(骨誘導再生法)、上顎洞近くで高さがやや足りない場合はソケットリフト、骨が極端に薄い場合はサイナスリフトが選択されます。
この判断を誤ると、インプラントの固定不良や感染リスクが高まるため、正確なCT診断が不可欠です。西宮北口歯医者スター歯科では、三次元CT画像で骨量・骨質・神経や上顎洞の位置を立体的に解析。さらに、インプラント専門医・麻酔認定医・歯科技工士が連携し、患者さま一人ひとりに最も適した治療法を選択しています。
「安全に・確実に・長持ちする」インプラントのために、骨造成の選択は慎重に行うことが大切です。
痛みと不安に配慮した骨造成 ― 静脈内鎮静法の導入
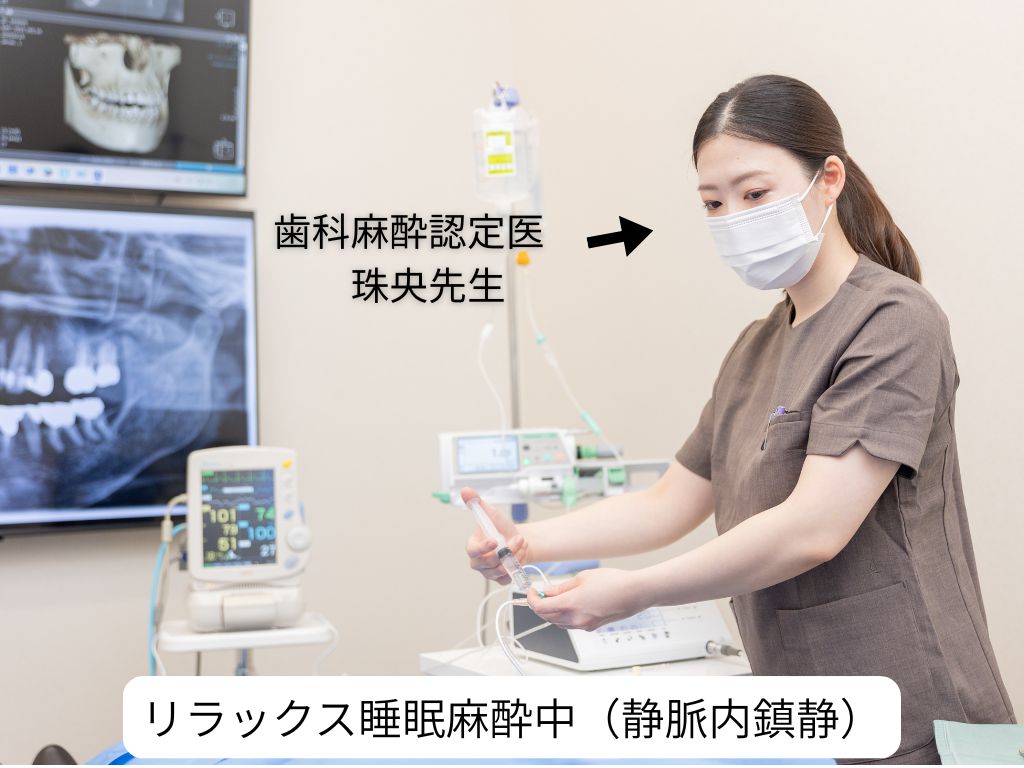
骨造成やインプラント手術に対して、「痛そう」「怖い」と不安を感じる方は少なくありません。
西宮北口歯医者スター歯科では、そうし
た不安を軽減するために静脈内鎮静法(リラックス麻酔)を導入しています。
静脈内鎮静法とは、点滴から鎮静薬を投与し、ウトウトと眠っているようなリラックス状態で治療を受けられる方法です。
全身麻酔のように完全に意識を失うわけではなく、呼びかけには反応できる浅い眠りのような状態が保たれます。
処置中の痛み・恐怖心・時間感覚がほとんどなく、治療後の記憶もぼんやりしている程度のため、
「気づいたら終わっていた」という安心感を得られる方がほとんどです。
当院では歯科麻酔認定医による管理下で鎮静を行い、心拍・血圧・酸素飽和度などをモニタリングしながら安全に処置を進めます。
さらに、治療後もリカバリールームでしっかり休んでいただけます。
そして、当院の前には阪急タクシー乗り場がございます。
静脈内鎮静を受けられた方には、タクシーチケットをお渡しし、スタッフが乗車までご案内します。
そのままタクシーで安全にご自宅へお帰りいただける体制を整えておりますので、
お車の運転や公共交通機関の利用が不安な方もご安心ください。
📍阪急西宮北口駅のタクシー乗り場向かいに当院がございます。
手術後も移動のご心配なく、安心してお帰りいただけます。
静脈内鎮静法とは
静脈内鎮静法とは、腕の静脈から鎮静薬を投与し、リラックスした眠気のある状態をつくる麻酔方法です。完全に意識を失う全身麻酔とは異なり、呼びかけには反応できる状態を保ちながら、痛みや恐怖を感じにくくします。
治療中は「ウトウトしている間に終わっていた」と感じる方が多く、骨造成やインプラント手術のような外科処置でもストレスなく受けられるのが特徴です。局所麻酔と併用することで、痛みをほぼ感じることなく処置が可能です。
西宮北口歯医者スター歯科では、歯科麻酔認定医が常駐し、鎮静の深さや呼吸・血圧をモニタリングしながら、安全な範囲で薬剤を調整。痛みに弱い方、手術への恐怖心が強い方でも、安心して治療に臨める体制を整えています。
安全性への配慮
静脈内鎮静法を安全に行うためには、適切な管理体制と経験豊富な麻酔医の立ち会いが欠かせません。西宮北口歯医者スター歯科では、歯科麻酔認定医が常駐し、鎮静の深さや呼吸、血圧、心拍数、酸素飽和度などをリアルタイムでモニタリングしています。
また、生体モニターや酸素供給装置、緊急蘇生機器を完備し、万一の変化にも迅速に対応できる環境を整えています。鎮静薬の量も、患者さまの体調や年齢、既往歴を考慮して細かく調整。安全性を最優先に、リスクを徹底的に管理しています。
さらに、手術はすべて滅菌管理された無菌オペ室で実施し、感染リスクを限りなく低減。医療スタッフ全員が連携し、「快適で安全な骨造成」を実現する体制を整えています。初めての方でも安心してお任せいただけます。
症例別の治療計画と当院の対応
「他院で『骨がないからインプラントはできません』と言われた」――そんなご相談を、西宮北口歯医者スター歯科には多くいただきます。確かに骨の状態によっては通常の埋入が難しい場合もありますが、適切な骨造成(GBR・ソケットリフト・サイナスリフトなど)を行えば、治療可能なケースも少なくありません。
西宮北口歯医者スター歯科では、CT診断による三次元的な骨評価を行い、どの部位にどれくらいの骨造成が必要かを正確に判断します。さらに、インプラント専門医・歯科技工士・麻酔認定医が連携するチーム体制により、審美性・機能性・安全性をすべて考慮した治療計画を立案します。
次では、部位ごとの特徴に合わせた症例別の骨造成アプローチについて解説します。
前歯部の骨造成(審美性重視)
前歯は、笑ったときに最も目立つ“審美ゾーン”です。
この部分で骨が不足すると、歯ぐきがへこんでラインが乱れ、見た目の違和感や人工的な印象が強く出てしまいます。
そのため、西宮北口歯医者スター歯科では、審美性を重視した骨造成を特に丁寧に行っています。
当院では、前歯部においては非吸収性メンブレン(ハニカムメンブレン、ネオジェン、チタンメッシュなど)を積極的に使用し、
骨のショルダー部分(歯頚部周囲)の骨ボリュームをしっかり再現することを重視しています。
このショルダー部の骨は、歯肉の形態や歯冠長のバランスを決定する重要な審美的要素であり、
ここを確実に再建することで、歯ぐきの自然な厚みと透明感を保つことができます。
また、症例によっては、骨造成に加えて結合組織移植術(CTG:Connective Tissue Grafも併用します。
これは、上顎口蓋部などから採取した結合組織を移植し、歯肉の厚みと質感を補強する方法です。
骨だけでなく軟組織も再生することで、天然歯のようなボリューム感と歯ぐきの立ち上がりを再現します。
骨補填材は、人工骨や自家骨を症例に応じてブレンドし、
ハニカムメンブレンやチタンメッシュ下で形態を保持。
これにより、審美性・安定性・長期維持性のすべてを両立させています。
※なお、前歯部において歯が残っている段階では抜歯即時インプラント埋入を第一選択としています。抜歯即時でのインプラント埋入が最も患者様の負担が少なく、かつ審美的な結果を得ることが出来るからです。
特に、歯根の唇側(表側)の骨吸収を防ぐため、PET(Partial Extraction Therapy)=ソケットシールドテクニックを積極的に取り入れています。
この方法では、歯根の一部(唇側壁)を意図的に残し、その内側にインプラントを埋入することで、唇側骨と歯肉のボリュームを温存できます。
骨と軟組織の陥没を防ぐため、審美領域で非常に高い成功率を誇る手法です。
また、ソケットシールドの適応外症例や軟組織の厚みが不足しているケースでは、抜歯即時+結合組織移植術(CTG)を併用します。
これにより、歯肉の厚みと質感を補強し、歯頚部の自然な立ち上がりと歯ぐきの透明感を再現します。
📚 参考文献:
Urban IA et al. “Vertical ridge augmentation using the modified ‘sausage technique’: A retrospective evaluation.” Int J Oral Maxillofac Implants. 2011; 26(3): 665–676.
Zucchelli G, et al. “Soft tissue management for natural teeth and implants.” Wiley-Blackwell. 2010.
Urban IA, Monje A. “Esthetic soft tissue reconstruction in the anterior maxilla using CTG combined with GBR.” Clin Adv Periodontics. 2020; 10(2): 85–92.
上顎奥歯の骨造成(機能性重視)
上顎の奥歯部分は、上顎洞(サイナス)という空洞がすぐ上に存在するため、骨の高さが不足しやすい部位です。また、噛む力が最も強くかかる場所でもあるため、しっかりとした骨の厚みと硬さ(骨質)が求められます。
骨の高さが5mm未満の場合は、サイナスリフトで上顎洞の底を持ち上げて人工骨を補填し、十分な骨量を確保します。一方、6mm以上ある場合は、ソケットリフトで最小限の骨造成を行い、同時にインプラントを埋入することも可能です。
西宮北口歯医者スター歯科では、CTで上顎洞の形態や神経の位置を立体的に解析し、必要最小限の処置で最大の安定性を得ることを重視。麻酔認定医による静脈内鎮静法を併用することで、長時間の手術でもリラックスして受けていただけます。
骨の再生とインプラントの安定性を両立させる、機能性重視の骨造成を行っています。
下顎部での骨造成(神経への配慮)
下顎の奥歯部分には、「下歯槽神経(かしそうしんけい)」という大切な神経が通っています。
この神経のすぐ上にインプラントを埋入する場合、わずかな誤差でも神経損傷を起こすリスクがあるため、極めて高精度な診断と慎重な治療計画が必要です。
西宮北口歯医者スター歯科では、CTによる三次元解析で神経管の正確な位置と深さを把握し、
必要な安全マージンを確保した上で治療を行います。
しかし、骨の高さが不足して神経との距離が十分に取れない場合には、無理に深く埋め込まず、
ショートインプラント(短いインプラント)を選択することもあります。
その際には、長さを短くする代わりに太径(太い)インプラント体を使用し、
咬合力を分散させながら初期固定と長期安定性を確保します。
近年の研究でも、ショートインプラントは十分な太さと表面積があれば、長期成功率は従来型と同等と報告されています。
また、下顎臼歯部では、インプラント同士を連結固定することで、
個々のインプラントにかかる負荷を分散させ、骨吸収の抑制と構造的安定性の向上を図ります。
これにより、神経を安全に避けながら、咀嚼機能をしっかりと再建することが可能です。
📚 参考文献:
Anitua E, et al. “Long-term outcomes of short implants supporting single crowns in posterior areas.” Clin Implant Dent Relat Res. 2016; 18(5): 1075–1082.
Felice P, et al. “Short implants versus standard-length implants in posterior jaws: a systematic review.” Cochrane Database Syst Rev. 2015; (4): CD011141.
Monje A, et al. “Biomechanical analysis of wide-diameter short implants under functional loading.” J Periodontol. 2019; 90(1): 67–75.
大規模な骨造成を避けるために臼歯部でも抜歯即時埋入を第一選択
従来、臼歯部のインプラント治療では「抜歯後に治癒を待つ待時埋入」が標準でした。
しかし近年、世界的なコンセンサスや論文により、抜歯即時埋入(Immediate Implant Placement)こそが最も骨を温存できる方法として推奨されています。
ITI(International Team for Implantology)などのガイドラインでも、
適切な初期固定と清潔な抜歯環境が得られれば、即時埋入は骨吸収を最小限に抑える安全で予知性の高い治療法であると明示されています。
西宮北口歯医者スター歯科では、この国際的コンセンサスを踏まえ、臼歯部でも抜歯即時埋入を第一選択としています。
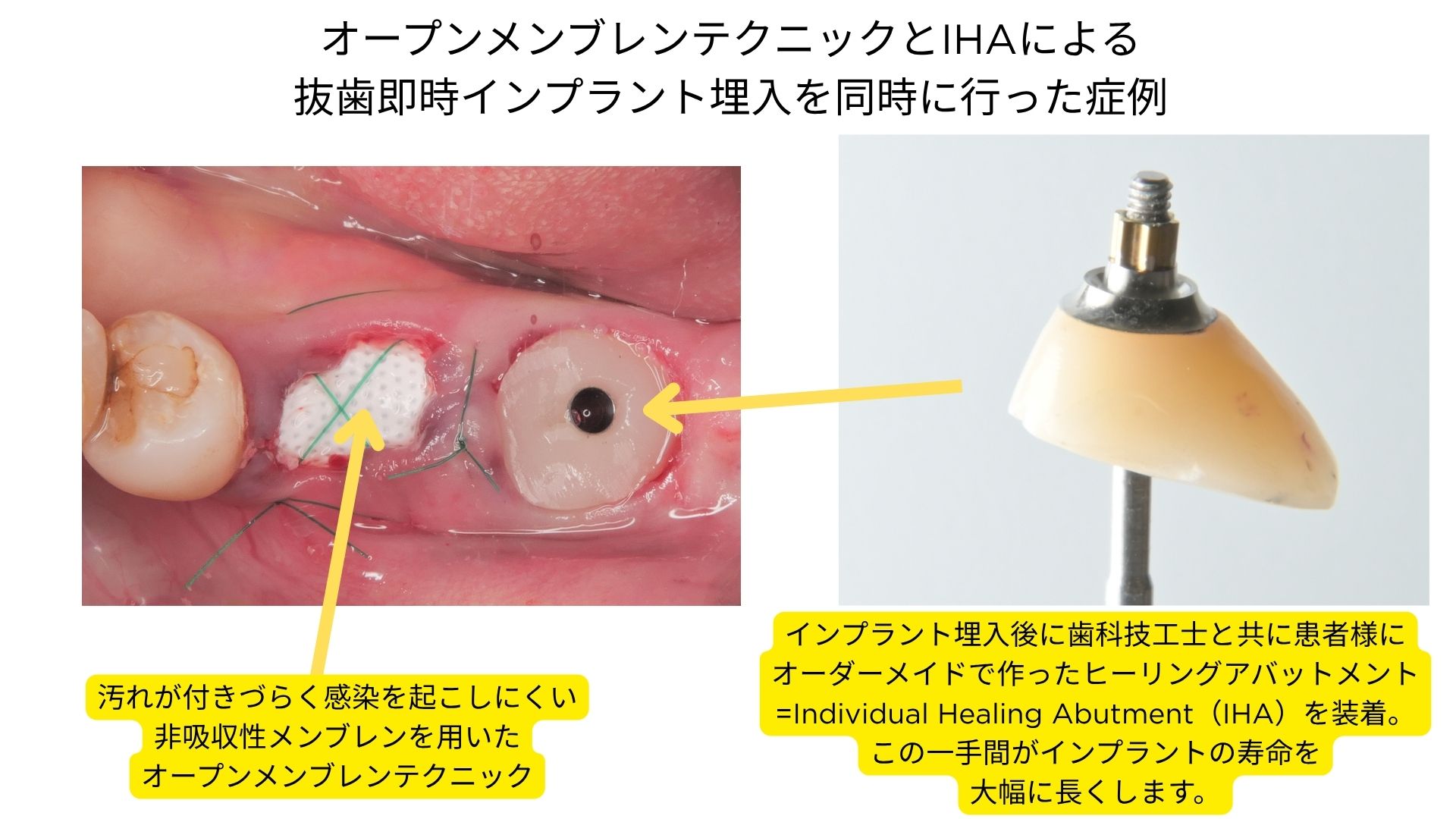
抜歯窩の形態に応じて、オープンメンブレンテクニックまたはIHA(Individual Healing Abutment)を用いたゼロボーンロスコンセプトを採用。
これにより、抜歯後の骨吸収を最小限に抑えつつ、歯肉形態を即時的に安定化させることができます。
さらに、当院の治療設計には、リンケビシャス教授(Tomas Linkevičius)によるゼロボーンロス理論を取り入れています。
彼の研究によって、プラットフォームシフティングと厚い軟組織(≥2mm mucosal thickness)がインプラント周囲の骨吸収抑制に極めて有効であることが明らかになっています。
当院ではこの理論に基づき、軟組織の厚みを確保するための結合組織移植(CTG)や軟組織マネジメントを適宜実施しています。
抜歯即時時の抜歯窩の閉鎖と軟組織の保存のために上部構造にはインディビジュアルアバットメント(Individual Abutment)を積極的に使用。
既製品ではなく、各症例に合わせた角度・高さ・軟組織圧を設計することで、審美的かつ機能的に最適化されたマージン形態を実現。
これにより、軟組織の厚み維持・清掃性・プラークコントロール性を高め、長期的なゼロボーンロス維持へとつなげています。
📚 参考文献:
ITI Consensus Conference. “6th ITI Consensus Statements on Immediate Implant Placement and Loading.” Clin Oral Implants Res. 2018; 29(Suppl 16): 183–194.
Linkevičius T, et al. “The influence of soft tissue thickness on crestal bone stability around implants.” Clin Oral Implants Res. 2009; 20(7): 716–721.
Linkevičius T. Zero Bone Loss Concepts. Quintessence Publishing, 2019.
Buser D, et al. “Long-term results of immediate implant placement and early loading in posterior jaws.” Clin Implant Dent Relat Res. 2020; 22(6): 743–753.
当院の骨造成インプラントが選ばれる理由
骨造成を伴うインプラント治療は、高度な診断力と精密な外科技術、そして安心できる環境がそろって初めて安全に行える治療です。西宮北口歯医者スター歯科では、「精密 × 安全 × 安心」の3つの柱を基盤に、難症例にも確実に対応できる体制を整えています。
まず、CT・マイクロスコープによる立体診断と拡大視野下の精密オペで、骨の状態を正確に把握し、ミリ単位の精度でインプラントを設計。さらに、インプラント専門医・歯科技工士・麻酔認定医によるチーム医療体制で、外科から補綴、麻酔管理までを一貫して行います。
加えて、駅直結の利便性と、滅菌環境を徹底した無菌オペ室による安心の治療空間。安全性を最優先に、患者さまの希望に寄り添った治療を提供しています。
専門医チームによる高難度治療
西宮北口歯医者スター歯科では、各分野の専門家が連携するチーム医療体制を導入しています。インプラント専門医が外科手術を担当し、歯科技工士が補綴デザインと噛み合わせを管理。さらに、歯科麻酔認定医が静脈内鎮静法を用いて、手術中の安全と快適さを守ります。
こうした連携により、難症例や骨造成を伴う複雑な治療にも的確に対応。CTやマイクロスコープで得た情報をチーム全員で共有し、外科・補綴・麻酔の各視点から最適な治療計画を立てます。
特に、全顎的な治療(フルマウスインプラント)や再治療にも対応できるのは、専門チームならではの強みです。すべての工程を一つの医院内で完結できるため、治療の精度と安全性を高い水準で維持できます。
駅直結・短期集中で通いやすい
西宮北口歯医者スター歯科は、阪急「西宮北口駅」から直結という抜群のアクセス環境にあります。雨の日でも濡れずに通院でき、仕事帰りやお買い物のついでにも立ち寄りやすいため、長期治療になりやすい骨造成インプラントでも通いやすいと好評です。
また当院では、治療の効率化を重視した短期集中治療プログラムを導入。CT・マイクロスコープ・技工室を院内に完備し、各工程をスムーズに進めることで、治療期間をできる限り短縮しています。
さらに、インプラント専門医・歯科技工士・麻酔認定医の連携により、1回の来院で複数処置をまとめて行うことも可能。患者さまの時間的・心理的負担を軽減し、通いやすさと治療品質を両立しています。
徹底した感染管理と滅菌環境
骨造成やインプラント手術の成功には、感染を防ぐ環境づくりが欠かせません。西宮北口歯医者スター歯科では、すべての外科処置を滅菌管理が徹底された無菌オペ室で行っています。手術器具は高圧蒸気滅菌(オートクレーブ)で完全滅菌し、使用直前まで個別の滅菌パックで保管。患者さまごとに新品の器具を使用しています。
また、ディスポーザブル(使い捨て)製品を積極的に採用し、グローブやサージカルマスク、ドレープなども毎回交換。スタッフ全員が感染管理研修を受け、清潔域・不潔域の徹底を図っています。
さらに、マイクロスコープを用いた精密オペでは、出血や侵襲を最小限に抑え、術後の感染リスクを低減。安全・衛生の両面から「安心して受けられる骨造成インプラント」を実現しています。
まとめ ― 骨がなくても、精密再生でインプラントを可能に
「骨が足りない」「難しいと言われた」としても、諦める必要はありません。
西宮北口歯医者スター歯科では、CTとマイクロスコープによる精密診断をもとに、
骨の高さ・幅・密度を三次元的に解析し、再生を前提とした治療設計を行っています。
特に、インプラントの長期安定には「高さ」と「幅」の両方が欠かせません。
神経や上顎洞との距離を守るための垂直的骨造成(サイナスリフト・ソケットリフト)、
そして頬舌的に2mmずつの骨包囲を確保するための水平的骨造成(GBR・ソーセージテクニック)を行い、
科学的に裏づけられた「2mmルール」とゼロボーンロスコンセプトに基づいて骨と歯ぐきを再生します。
審美領域では、抜歯即時+PET(ソケットシールド)やCTG(結合組織移植術)を組み合わせ、
前歯の骨と歯肉を同時に守る精密治療を実現。
臼歯部でも、最新のITIコンセンサスやリンケビシャス理論に基づき、
抜歯即時埋入+IHA(インディビジュアルヒーリングアバットメント)による
“ゼロボーンロスを目指す設計”を採用しています。
また、骨の高さが足りない上顎では、Densah Bur(デンサーバー)やCASキットを用いた
低侵襲なソケットリフトで、膜を守りながら安全に骨を形成。
抜歯後すぐにはソケットプリザベーションで骨と歯肉を同時保存し、
将来のインプラント治療をより確実にしています。
さらに、静脈内鎮静法を導入しており、
手術当日はタクシーチケットをお渡ししてそのままお帰りいただける環境を整備。
医院前には阪急タクシー乗り場があり、術後の帰宅も安心です。
西宮北口歯医者スター歯科では、
「自分の家族に受けさせたい治療を」という理念のもと、
機能・審美・安全のすべてを両立する包括的インプラント治療を行っています。
骨が足りないと言われた方も、まずはお気軽にご相談ください。
あなたの骨を“再生”する方法が、きっと見つかります。
編集責任者について
本記事は、西宮北口歯医者スター歯科 院長・生野智也(ISOI国際口腔インプラント学会認定医・インビザライン認定医)が、実際の臨床経験と知見をもとに執筆しております。


